Il mastocitoma (MCT) è il tumore più comune della cute del cane e origina dai mastociti, cellule responsabili delle reazioni allergiche e infiammatorie.
I mastociti contengono al loro interno delle sostanze, in particolare l’istamina, che possono essere responsabili di complicanze locali (eritema, prurito, gonfiore) e sistemiche (vomito, diarrea, shock anafilattico).
Il comportamento biologico o grado di malignità di questi tumori è altamente variabile in base alla specie, al sito di insorgenza ed alla presenza di metastasi.
La presentazione clinica di tale tumore è molto variabile.
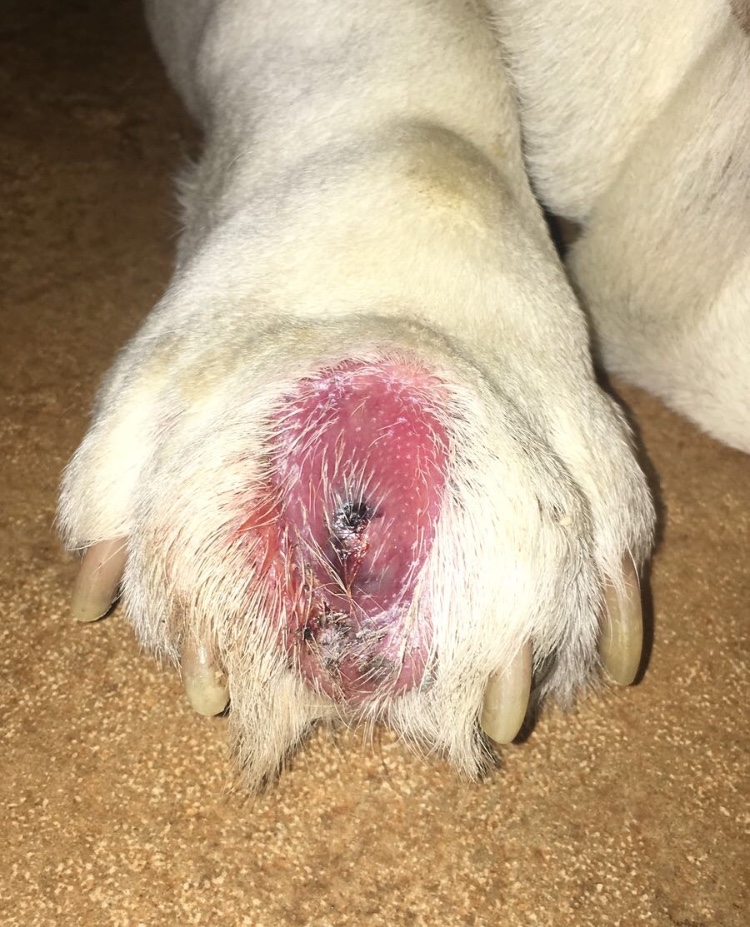
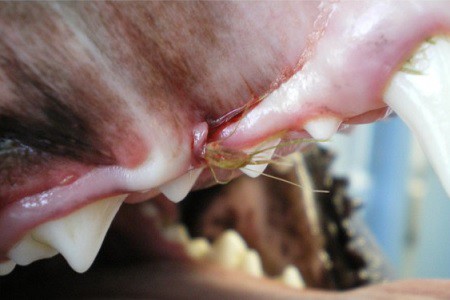
In alcuni casi, il mastocitoma può presentarsi sotto forma di un singolo nodulo cutaneo o sottocutaneo con la tendenza ad ingrandirsi o a scomparire.
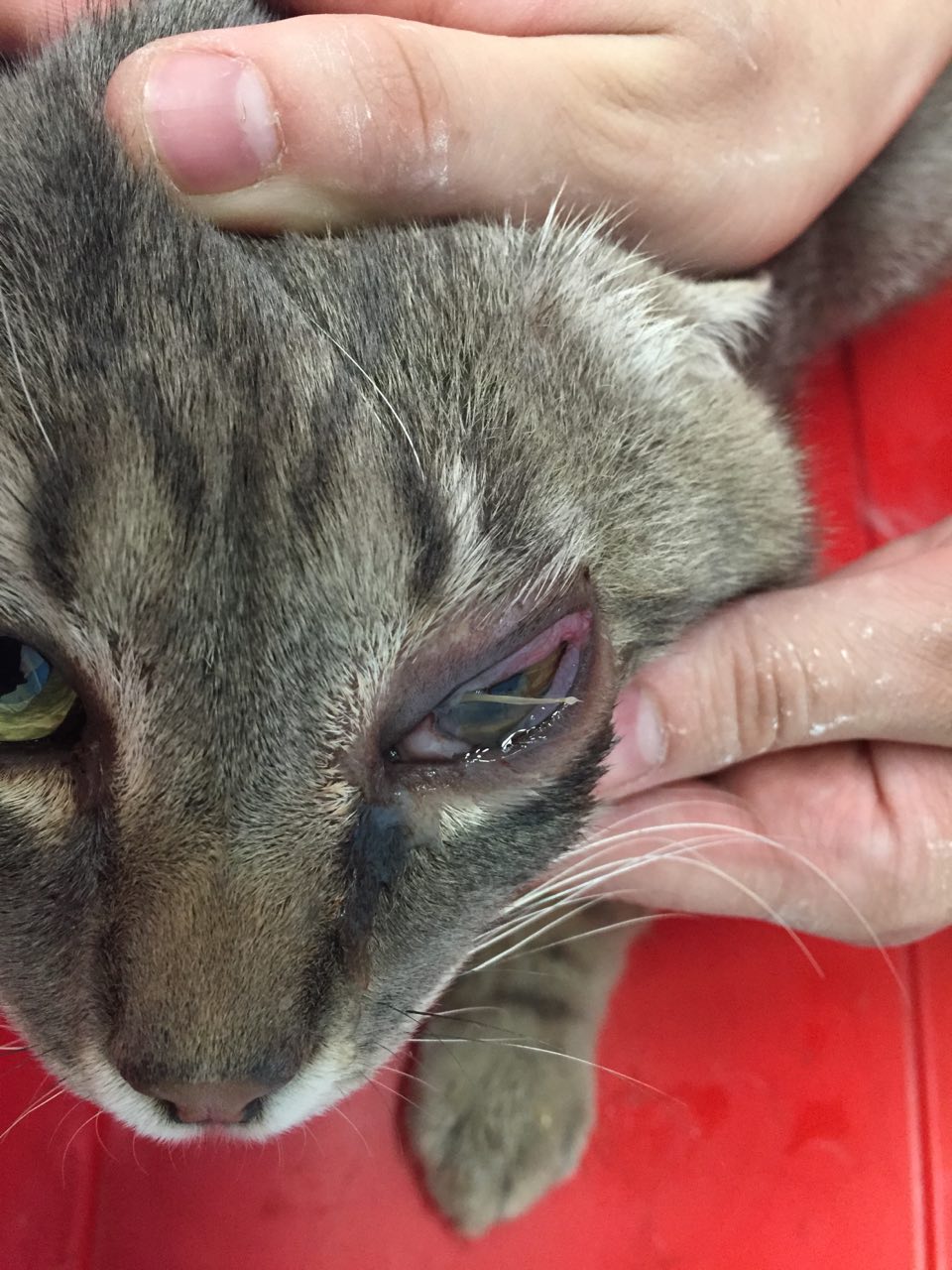
Altre volte è possibile notare sulla cute un’area più o meno estesa ed eritematosa (segno di Darier).
Ancor più difficile è sospettare la presenza di questa patologia quando vi sia il coinvolgimento degli organi interni in assenza di segni clinici.
I MCT possono avere un comportamento benigno, rimanendo invariati nel corso dei mesi/anni, così come un decorso clinico aggressivo a crescita locale e diffusione metastatica rapida.
I siti principali di metastasi sono rappresentati dai linfonodi regionali, seguiti poi da fegato e milza.
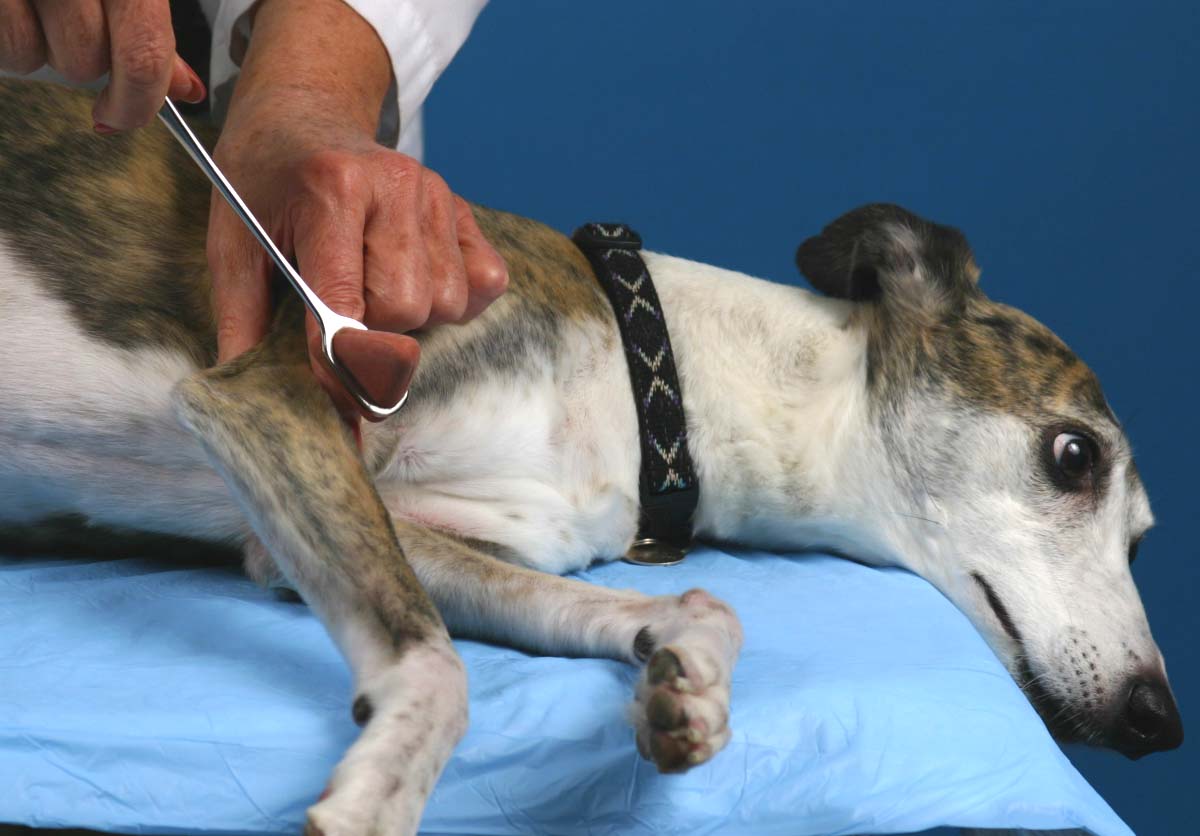
Qualsiasi neoformazione sospetta o nuova lesione cutanea che mostra la tendenza alla crescita ed al cambio di forma riscontrata sul nostro animale deve essere sempre indagata mediante visita clinica ed esame citologico.
La citologia del mastocitoma è infatti una tecnica di campionamento non invasiva e priva di effetti collaterali che, la maggior parte delle volte, può condurre rapidamente ad una diagnosi certa.
Il mastocitoma nel cane
Sebbene sia in grado di colpire soggetti di qualunque razza od incrocio, in particolare i soggetti di età media di 8-10 anni, esistono razze predisposte, in particolare:
Boxer
Shar-pei
Carlino
Bulldog francese
Bulldog inglese
Labrador
Beagle
Rhodesian ridgeback
Schanauzer
Bull terrier
Boston terrier

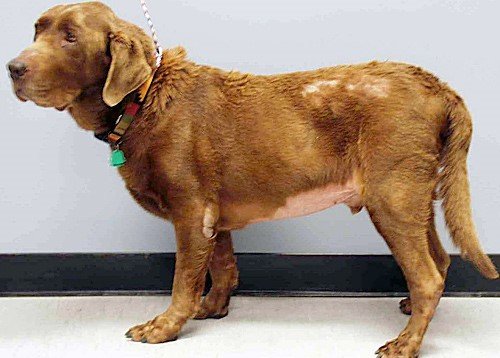
Il mastocitoma può comparire ovunque sulla superficie corporea, sia in forma singola che in forma multipla disseminata.
Nel cane il mastocitoma rappresenta il 7-25 % dei tumori cutanei.
Le sedi metastatiche più comunemente interessate in questa forma tumorale sono il linfonodo regionale, la milza ed il fegato, per ultimo i polmoni.
La forma viscerale, in questa specie, è quasi sempre conseguenza di disseminazione metastatica a partire da un mastocitoma cutaneo indifferenziato.
Oltre ai segni diretti causati da questa neoplasia, possono essere osservati segni indiretti o meglio conosciuti come paraneoplastici secondari alla presenza del mastocitoma.
Tra questi ricordiamo le ulcere del tratto gastroduodenale provocate dal rilascio di istamina e il ritardo della coagulazione a causa del rilascio di eparina da parte dei mastociti.
I pazienti affetti potranno dunque presentare, oltre alla neoplasia macroscopica, anche i seguenti segni clinici:
Vomito
Anoressia
Perdita di peso
Diarrea
Melena
Ulcere diffuse.
Il mastocitoma nel gatto:
Nel gatto il mastocitoma può presentarsi in 3 diverse ed importanti forme:
cutaneo
splenico
viscerale.
La forma cutanea nel gatto rappresenta il secondo tumore più frequente riscontrato a questo livello.
Esso può presentarsi come una piccola lesione nodulare chiara ed alopecica con localizzazione più frequente a testa o collo o, più raramente, come lesioni multiple.
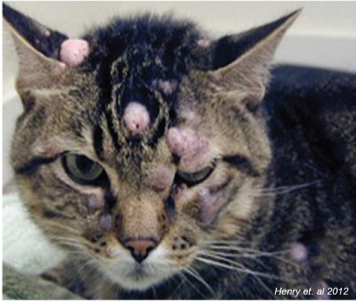
Il mastocitoma cutaneo in questa specie si divide in due forme separate: una forma mastocitica (ben differenziata e anaplastica) ed una forma istiocitica.
E’ tendenzialmente benigno ma, esistendo, seppur rare delle forme anaplastiche con carattere metastatico, la stadiazione e la successiva escissione chirurgica è tutt’oggi consigliata come prima scelta.
La forma splenica rappresenta, nel gatto, il tumore più frequentemente riscontrato a livello della milza.
Esso colpisce gatti adulti senza predisposizione di razza.
Gli animali affetti presentano marcata splenomegalia e sintomi aspecifici come anoressia, abbattimento, perdita di peso, ecc.
Il tasso metastatico ai linfonodi ed agli altri organi è piuttosto elevato, motivo per il quale, dopo stadiazione negativa, la terapia d’elezione prevede la splenectomia.
La forma intestinale, infine, rappresenta il terzo tumore più comune nel gatto in questo distretto.
Esso si presenta come una massa nodulare extraluminale più frequentemente a carico del piccolo intestino.
I proprietari spesso riferiscono dimagrimento, diarrea costante e/o intermittente e vomito.
Alla visita clinica, in particolare alla palpazione addominale, viene spesso percepita una massa.
Questa forma tumorale è molto aggressiva ed altamente metastatica ai linfonodi meseraici e fegato ed anche in questo caso la terapia d’elezione, quando possibile, è chirurgica e spesso accompagnata da chemioterapia adiuvante.
La diagnosi di mastocitoma
Come già accennato, il mastocitoma può essere diagnosticato mediante esame citologico oppure mediante esame istologico, riservato ad alcune forme particolari.
Una volta diagnosticato, fondamentale per la pianificazione dell’approccio terapeutico è la stadiazione
Per ottenere la stadiazione devono essere associati diversi tipi di indagine:
esami del sangue (emocromo, biochimico, esame urine, striscio e lettura del buffy-coat)
campionamento linfonodale
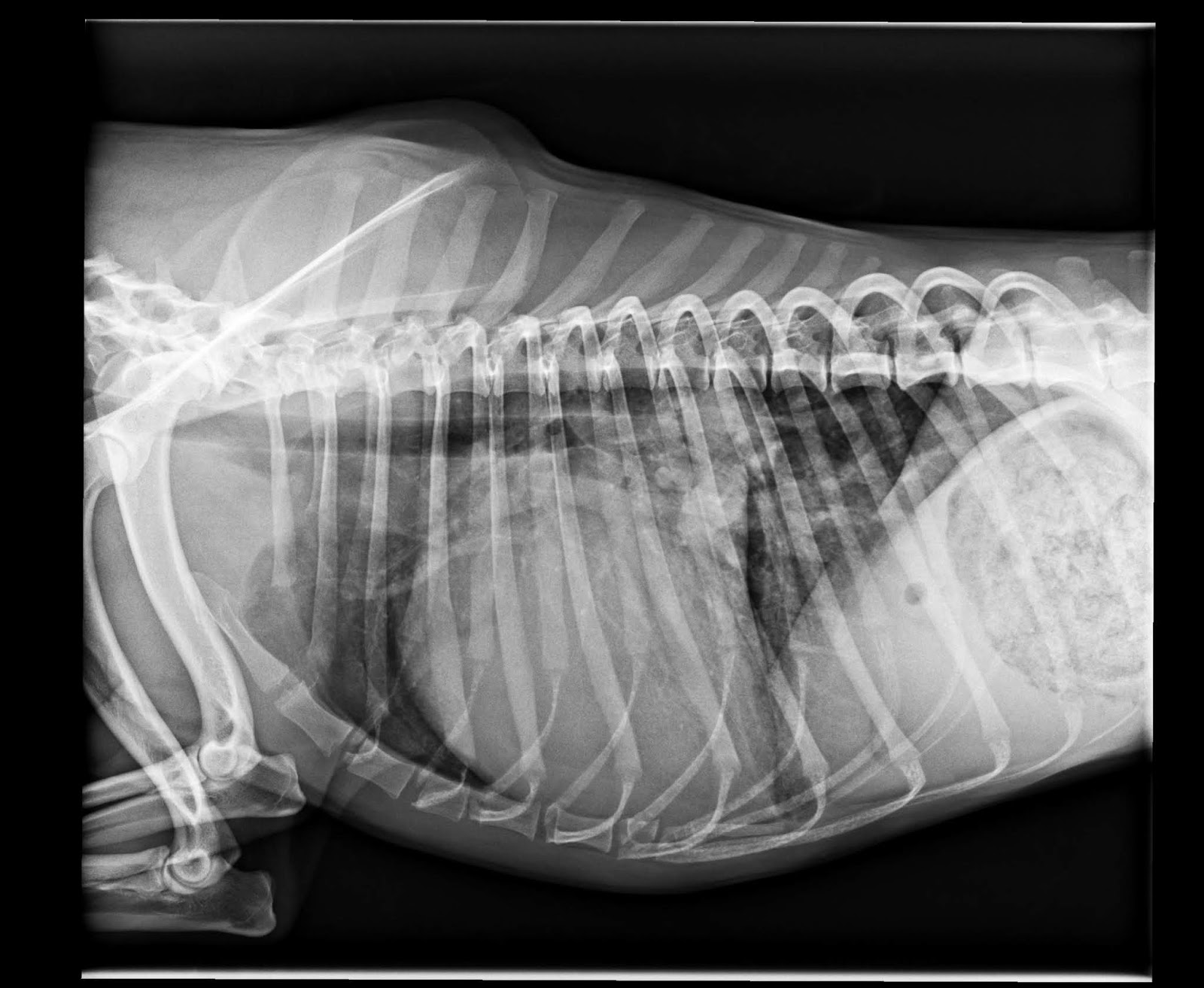
diagnostica per immagini (esame ecografico dell’addome con campionamento citologico di fegato e milza ed esame radiografico del torace per escludere metastasi a questi distretti.)
Approccio terapeutico
La scelta dell’approccio terapeutico può variare moltissimo in base allo stadio clinico.
Laddove possibile, fino al secondo stadio, la chirurgia risulta la prima scelta, accompagnata successivamente o meno da chemioterapia in base al grado istologico.
Nel terzo stadio, in assenza di coinvolgimento metastatico, la scelta potrebbe ricadere sulla radioterapia o sull’elettrochemioterapia.
La chemioterapia è una pratica innovativa che vede l’associazione di impulsi elettrici con la somministrazione di un farmaco chemioterapico con lo scopo di ridurre gli effetti collaterali sistemici legati alla chemioterapia ma anche quello di potenziare gli effetti citotossici e curativi a livello della regione da trattare.
L’elettrochemioterapia è una tecnica rapida, efficace e poco invasiva.
La chemioterapia rimane comunque una valida alternativa terapeutica, anche in presenza di fattori prognostici negativi, essendo questo tumore altamente chemioresponsivo.
Esiste, inoltre, un medicinale antitumorale veterinario (tigilanolo tiglato) che può essere usato nei cani per trattare mastocitomi che non possono essere rimossi chirurgicamente e che non si sono diffusi in altre parti dell’organismo.