Negli ultimi anni si è assistito a un notevole aumento del numero di conigli da compagnia nelle nostre case, i quali grazie al loro carattere dolce e affabile si prestano bene alla vita in famiglia.
Attenzione però, si tratta di un animale che necessita di una gestione molto impegnativa ed è quindi importante informarsi prima dei suoi numerosi bisogni.
Il coniglio appartiene all’ ordine dei lagomorfi (non è quindi un roditore!), esistono più di sessanta razze, che differiscono tra di loro per forma, dimensione e colore. Sono state selezionate sia razze nane che razze giganti, le più piccole possono pesare da adulte meno di 1 kg, le più grandi possono arrivare a circa 10 kg.
Quando si parla di animali non convenzionali l’obiettivo da raggiungere, per migliorarne la qualità della vita, è quello di ricreare in casa condizioni il più possibile simili a quelle che la specie avrebbe in natura.
A tal fine, una corretta gestione della dieta è fondamentale per ridurre il rischio di insorgenza di malattie e consentire al coniglio di vivere meglio e più a lungo.
Poiché i conigli sono erbivori, la dieta deve essere ricca di piante e di erba di campo. Il coniglio selvatico, infatti, si alimenta di graminacee (Festuca, Brachypodium e Digitaria), di leguminose (erba medica, fieno greco, trifoglio) e di composite (tarassaco, lattuga, radicchio, arnica e camomilla). Durante l’inverno, quando alcuni alimenti non sono disponibili, si alimenta anche di foglie e di cortecce degli alberi.
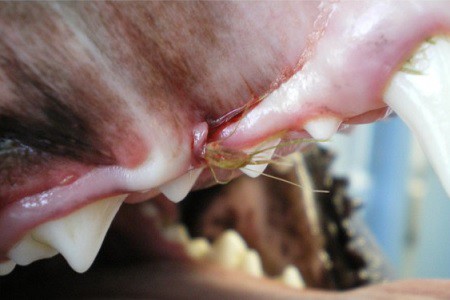
Questo tipo di alimentazione consente al coniglio di consumare i denti, che sono a crescita continua, prevenendo così problemi di masticazione e di malocclusione dentale.
L’erba, infatti, contiene particelle di minerali di silicio che facilitano il consumo delle superfici dentali. Se vengono somministrati alimenti inadeguati, il consumo dentale non riesce a compensarne la crescita causando alterazioni patologiche della dentatura.

IL FIENO
La dieta del coniglio da compagnia deve essere costituita principalmente da fieno, il quale deve essere fresco e pulito e sempre a disposizione dell’animale.
Il fieno è un alimento indispensabile, che deve essere consumato in quantità illimitata tutti i giorni.
Fieni polverosi devono essere evitati perché possono causare riniti allergiche.
Nel primo anno di vita è consigliato l’utilizzo di fieno di erba medica perché, essendo ricco di calcio, migliora la struttura ossea riducendo il rischio di patologie metaboliche; va dato, invece, con molta moderazione nei conigli adulti e con problemi di calcoli o sabbia vescicale.
Dopo il primo anno è maggiormente indicato fieno “misto”.
Un coniglietto che mangia tanto fieno si tiene “impegnato” perché il fieno richiede molto tempo per essere masticato. Se invece il coniglio trova sempre cibo “morbido” ( es. insalatine, foglioline) lo consumerà velocemente tendendo cosi ad ingrassare ed “annoiarsi”.
Se il coniglio non mangia fieno potrebbe essere dovuto ad un problema di denti o ad una dieta troppo ricca, meglio quindi ridurre gli altri alimenti e provare a cambiare vari tipi di fieno.
Non sostituite il fieno aumentando la verdura, piuttosto (se proprio non mangia il fieno) provate a somministrare (in alternativa al fieno) erba mista di campo.
Il fieno migliore è quello di prato polifita e per cavalli, in quanto è ricco di erbe miste, deve essere verde e profumato, senza muffe o pesticidi.
In commercio troviamo quelli confezionati, ci sono di varie qualità, alcuni arricchiti con erbe e fiori; è bene controllare che non abbiano muffe, saggiare quindi sempre aspetto e odore.
E’ molto conveniente prendere il fieno da un contadino (che non usi prodotti chimici), costa meno ed è più buono e ricco di erbe, l’ideale è il fieno misto per cavalli.
Il fieno va conservato in un ambiente asciutto e non umido, non va mai sigillato in sacchi di plastica, il fieno deve essere contenuto in materiale che permetta una buona “areazione”, vanno benissimo scatoloni di cartone, sacchi in juta e comodissime sono anche le cassapanche in legno.
L’ideale è adagiare il fieno nella lettiera così verrà usato sia come fondo ma sopratutto come cibo..

Ogni giorno il fieno vecchio và eliminato, ed aggiunto quello nuovo perchè il coniglio dopo averlo calpestato non lo mangerà più.
La dieta deve essere completata con alimenti che, per la loro composizione, permettano una masticazione regolare quali erba di campo e verdure crude, principalmente insalate.

L’ERBA
Le erbe miste di campo sono il cibo ottimale e quello che troverebbero in natura; contengono preziosi sali minerali che tengono limati i denti, contengono calcio, vitamine e la fibra per la giusta motilità intestinale.
Un coniglio che si nutre di erbe miste e fieno non avrà problemi di obesità.
Chi ha la possibilità può far brucare il coniglietto in giardino, oppure si può raccogliere l’erba ed offrirla tutti i giorni al coniglio, l’importante è raccoglierla dove siamo sicuri che non sia stata trattata con antiparassitari, pesticidi, fertilizzanti o altre sostanze chimiche o inquinanti.
Si possono offrire varie tipi di erbe selvatiche, fiori, foglie, rami e germogli.
Le erbe si possono dare appena raccolte o dopo averle fatte seccare, l’importante che non siano in fermentazione perché possono essere molto dannose causando disturbi a stomaco e intestino.
Se il coniglio mangia abbondante erba è indicato diminuire la verdura.
L’erba recisa che avanza dopo poco non è più fresca e quindi bisogna conservarla in un posto arieggiato per evitare che fermenti o che produca muffe e batteri pericolosi.
Esempi di erbe spontanee commestibili: achillea, betulla, camomilla, cicoria, malva, ortica, soncino, tarassaco (fiori e foglie), trifoglio.
Esempi di arbusti commestibili: acacia, acero, carpino, corbezzolo, faggio, frassino, gelso, lillà, melo (far seccare i rami), melograno, nocciolo, olivo, olmo, ontano, pero, salice, sorbo, tiglio.
Piante tossiche da evitare:
Selvatiche: Anemone, Belladonna, Calla, Cicuta, Convolvolo, Croco, Digitale, Linaria, Quercia, Tasso, Ligustro, Tremolo, Morella, Mughetto, Papavero, Patata, Ranuncolo, Sambuco, Veronica, Vitalba.
Da appartamento: Dieffenbachia, Felci, Oleandro (altamente tossico!), Rododendro, Stella di natale.
Legno di conifere: pino, ginepro, abete ecc..
Legno degli agrumi: limone, cedro, arancio, mandarino.
Legno di drupacee: pesco, albicocco, susino, ciliegio.
LA VERDURA
I vegetali sono importantissimi per la buona salute del coniglio perchè ricchi di acqua, fibre, vitamine, calcio e sali minerali.
E’ la giusta alternativa all’erba, per i conigli che vivono in casa e non possono brucare l’erba fresca di campo.
L’insalata deve essere lavata e asciugata con un panno, le parti ammuffite vanno eliminate e deve essere consumata a temperatura ambiente, mai cotta. In assenza di erba fresca di prato, la quantità di insalata da somministrare ogni giorno deve essere circa il 20% del peso del coniglio (Circa 150 gr per kg di peso).
E’ bene però non eccedere con le dosi, perchè non hanno le stesse funzioni dell’erba, le verdure sono molto più ricche di acqua, portano un maggiore riempimento gastrico e saziano il coniglio più velocemente.
E’ importante che la dieta del coniglio sia varia e più naturale possibile. Un pasto, se si vuole, si può dividere in due volte al giorno (mattina e sera) di almeno 3-4 tipi diversi di verdura.
Verdure che si possono somministrare tutti i giorni: Catalogna, indivia belga, finocchio, radicchio, sedano.
Verdure da somministrare con moderazione: alfalfa (erba medica), basilico, bietola erbetta (coste), brassicacee (es. broccoli, cavolfiori, cavoli), cicorie, cime di carota, prezzemolo (attenzione in grandi quantità è tossico), rape, ravanelli, rucola, spinaci, tarassaco, trifoglio, verze. Sono verdure ricche di ossalati di calcio, da evitare se il coniglio ha problemi di calcoli o sabbia vescicale.
Verdure da somministrare in quantità limitata: broccoli, cavoli, cavolfiori, cetrioli, fagiolini verdi o cornetti, lattughe (attenzione in particolare all’iceberg), peperoni (togliere le parti verdi e semini), pomodori (togliere le foglie, piccioli e i fusti sono tossici), verze, zucchine (di solito sono poco apprezzate). Sono verdure che possono causare feci molli, diarrea fermentazione e problemi intestinali.
Verdure da somministrare in quantità molto limitata: asparagi, carciofi (senza spine), cavoletti di Bruxelles, cavolo nero, cavolo rapa, rape, sedano rapa, topinambur.
Erbe aromatiche commestibili (da somministrare in piccole quantità): aneto, anice – Pimpinella anisum, basilico, cerfoglio, coriandolo, dragoncello, erba cipollina, finocchietto, maggiorana, melissa, menta, mirto, origano, rosmarino, salvia, santoreggia, timo.

LA FRUTTA
Frutta e carote dovrebbero essere consumate con moderazione perché, essendo ricche di zucchero, favoriscono obesità e fermentazioni intestinali indesiderate. Possono essere somministrati come premio, in piccole quantità e non più di 1 volta a settimana; attenzione ai semi che sono tossici.
Frutta che può essere somministrata in quantità limitata e con moderazione (una volta alla settimana): ananas, albicocca, arancia, anguria, banana, ciliegie (senza nocciolo), fragole, mandarino, mela (senza semi), melone, mirtilli, pera, pesca, kiwi, uva (senza semi).
La frutta secca (mandorle, noci, pinoli ecc) è un alimento (anche se per il coniglio commestibile) da evitare perchè molto ricco di grassi.

IL PELLET
Si può somministrare del pellet prodotto da aziende specializzate ma sempre con moderazione, perché questo alimento non consente il corretto svolgimento della masticazione ed un uso eccessivo può favorire problematiche dentali.
Non è un alimento completo nè la base dell’alimentazione di un coniglio. Non è indispensabile.
Se un coniglio si nutre di erba, fieno e verdura non ha necessità di mangiare i mangimi in commercio.
Il pellet solitamente va dato come integrazione a cuccioli in crescita, conigli che per problemi di denti non riescono a mangiare correttamente il fieno e le verdure, conigli sottopeso.
Le dosi per un coniglio sano sono 1 o 2 cucchiai al giorno, non di più perché non è fondamentale nella sua dieta, anche se il coniglio ne è molto goloso, potrebbe portare all’obesità e ad altre patologie, ricordiamoci che in natura il coniglio non mangia il pellet.
I pellet si trovano in vari formati per conigli giovani o adulti o con poco calcio per i conigli con problemi, si trovano anche i pellet per coniglietti con gravi problemi di denti.
Controlliamo che non siano scaduti, evitando come la peste quelli con i semi di girasole, cereali o parti colorate, assicuriamoci che sia composto solo da vegetali, e da almeno il 18% di fibra.
Evitate assolutamente i mangimi con coccidiostatico.



ALIMENTI PERICOLOSI
I classici mangimi composti da semi di girasole, legumi, frutta disidrata e fioccati devono essere eliminati dall’ alimentazione del nostro coniglio perché assolutamente dannosi per la sua salute.
L’acqua và lasciata sempre a disposizione, pulita ed a temperatura ambiente. Si può utilizzare una ciotola di ceramica pesante per evitare che il coniglio la rovesci; se si usa l’abbeveratoio a goccia controllare che funzioni bene e che il coniglio riesca a bere.
Cibi pericolosi, da non dare mai: aglio e cipolla, avocado, carne, cioccolato, funghi, legumi (ceci, fagioli, piselli, lenticchie), mais, melanzane, patate (nemmeno la pianta e foglie), peperoncino, pesce, porro, prodotti di origine animale (formaggi), verdure cotte o surgelate, yogurt.
Non dare mai per nessun motivo mangimi con semi, granaglie, cereali e fioccati, mai, carrube o contenenti farmaci (coccidiostatico).
Il mangime di semi e fioccati è da evitare perché danneggia la salute del coniglio (denti, fegato, apparato digestivo).
Queste miscele vendute come mangime, sono alimenti grassi e poveri di calcio che negli anni causano gravi problemi al coniglio sia ai denti che all’intestino (sviluppano batteri pericolosi).
Snack in vendita per conigli, sono pieni di zuccheri e grassi.
Altri cibi da evitare:
cioccolato (tossico), legumi (fagioli, piselli ecc.), patate, aglio, cipolla, pasta, pane, merendine e dolciumi, yogurt e prodotti in generale di origine animale (carne, insaccati, pesce formaggi).

PREMIETTI
Per premiare il nostro coniglio si possono somministrare max 3 uvette (uva passa) al giorno.

CIECOTROFI
Il coniglio ingerisce alcune delle feci che produce direttamente dall’ano, è la doppia digestione in cui il coniglio assimila enzimi e nutrienti necessari per il suo benessere.
Questo tipo particolare di feci si chiamano ciecotrofi.

ALIMENTAZIONE FORZATA
Uno dei più grandi pericoli per il nostro coniglio è il blocco intestinale.
E’ fondamentale evitare che il coniglio non si alimenti, per questo quando il coniglio smette di mangiare da solo dobbiamo provvedere noi alimentandolo “forzatamente” con un alimento nutriente, esistono in commercio prodotti specifici come il Critical care (Oxbow) (o analoghi). Il consiglio è quello di averne sempre un po’ in casa.
Per prepararlo si deve sciogliere il prodotto in una ciotolina con acqua a temperatura ambiente fino ad ottenere un composto morbido che non sia troppo liquido o troppo denso. Sistemate su un tavolo un asciugamano e piano piano fate mangiare il coniglio, entrando con il beccuccio al lato della bocca e premendo poche quantità di composto dando il tempo al coniglio di deglutire.

LA DIETA
Se il vostro coniglio è in sovrappeso (consultate un veterinario esperto per esserne sicuri) potrebbe incorrere in patologie gravi come la pododermatite, problemi cardiocircolatori e respiratori.
Prima di tutto va rivista la dieta, quindi eliminare pellet, premi e frutta e dare solo verdure e fieno.
E’ molto utile favorire il movimento, quindi non tenerlo mai in gabbia e stimolarlo con giochini (Es. scatole di cartone).

La corretta alimentazione del coniglio è quindi fondamentale per assicurargli longevità e salute e prendersi cura di loro è il miglior modo per garantirsi tutto il loro amore.